|
(一)一般情况
本次共测查活产儿22350人,其中男婴11584人,女婴10766人,男:女=108:100。城市共调查16009人,农村6341人,完全符合调查样本量要求。本次调查单胎儿21948人,多胎儿402人,占总调查数1.8%,其中双胎390人,三胎12人。本次测查<2500克低出生体重儿1096例,其中<37周低出生体重儿424例,占38.8%,足月产656例,占60.0%,过期产(≥42周)13例,占1.2%,3例无孕周记录。有孕周记录城市低出生体重儿674例,其中早产儿305例(46.7%),宫内发育不良儿359例(53.5%);农村低出生体重儿419例,其中早产儿119例(28.4%),宫内发育不良儿300例(71.6%)。农村低出生体重主要是宫内发育不全,城乡间有显著差别(X2=32.06,P<0.01)。
(二)低出生体重儿发生率分布及其影响因素
1998年抽样调查中国低出生体重儿加权发生率为5.87%,其中城市4.20%,农村6.26%,城乡有显著差异(X2=57.61 P<0.0001)。沿海、内地、边远地区低出生体重儿发生率分别为4.29%、5.81%、9.07%,差别十分显著(X2=41.66 P<0.0001)。参加调查11省低出生体重儿发生率有所不同,最高为青海省11.5%,最低为山东省3.3%。低出生体重儿发生率>10%的有青海德令哈市11.4%,平安县11.1%,同仁县14.5%;湖北房县12.4%;云南大关14.7%;广西都安18.0%。
本次调查22350活产儿最低体重为700克,最高6000克,平均体重3228.2克。<2500克1096例,占4.9%,<1500克极低出生体重儿42人(0.2%),<1000克超极低出生体重儿4人(0.02%)。低出生体重儿发生率沿海<内地<边远地区,分布有显著差异(X2=124.52 P<0.0001)。
大城市与中小城市活产儿低出生体重分布无明显差异(X2=7.16 P>0.25)。但农村中I、II、III、IV类的低出生体重儿分布,有显著差异(X2=55.31 P<0.001),尤其四类县实测低出生体重儿12.2%,明显高于其它地区。
不论城市、农村,还是沿海、内地、边远地区低出生体重发生率均是女婴高于男婴。11省低出生体重儿发生率亦都是女婴高于男婴。
不论城市、农村孕1-3次低出生体重儿发生率均相差不大,但≥孕4次低出生体重发生率有所增加,其差异是显著的(X2=8.4,P<0.05)。产次不同的低出生体重儿发生率差异比孕次显著,不论城乡均越产次增加,而低出生体重儿发生率增加,差异十分显著(X2=340.9,P<0.001)。随胎数增多,低出生体重儿发生率呈更显著的增加。
不论城乡、不论男女活产婴儿的低出生体重儿发生率均随孕周增加而显著减少。28周~不满32周的极度早产儿基本(92.6%)为低出生体重儿,轻度早产(32~36周)约一半(50.1%)为低出生体重,而足月产及过期产低出生体重儿发生率仅3.2%、1.4%。除≥42周过期产外,在相同孕周情况下均是女婴低出生体重儿发生率高于男婴。不同孕周活产儿低出生体重儿发生率差异十分显著。
低出生体重儿发生率与经济状况有关,随着年人均国内生产总值的增高,低出生体重儿发生率降低,尤以<2000元及2000元以上差距较大,不同年均国内生产总值的低出生体重儿发生率有显著差异(X2=84.1,P<0.001)。
海拔高度对低出生体重儿发生率也有一定的影响,随海拔高度增高低出生体重儿发生率增加,尤其海拔≥2500米低出生体重儿发生率增加幅度大。不同海拔低出生体重儿发生率有显著意义。
在出生体重调查同时,进行了同一地区育龄妇女(15~49岁)贫血率(HB<12g/dl)的调查。44个调查市县育龄妇女贫血率为10.02%~84.77%。调查地区活产儿平均出生体重与同一地区育龄妇女平均血色素呈正相关,低出生体重儿发生率随该地区育龄妇女贫血率增加而显著升高。
(三)出生体重分布及影响因素
1.各类地区活产儿的出生体重:本次调查全国活产儿平均出生体重为(3228±462)g,第50百分位值为3200 g。全国、城乡和各类地区均表现为男婴平均出生体重高于女婴。农村活产儿平均出生体重为3225 g,城市为3301 g,农村显著低于城市(t=9.4,P<0.001)。沿海、内地和边远活产儿平均出生体重分别是3262 g、3254 g和3115 g,呈逐次下降趋势(F=177.9,P<0.001)。内地与沿海差别不明显,而边远地区出生体重显著低于上述两地区。六类地区中,大城市、中小城市和一类县的活产儿平均出生体重没有差别(3239 g、3254 g和3243 g),但二、三和四类县(3189 g、3158 g和3057 g)呈明显下降趋势,四类县平均出生体重比大、中城市降低200 g。
2.孕次、产次别出生体重:总体上,出生体重与孕次呈轻度正相关,控制胎数和孕周后的偏相关系数,男:r=0.04, P<0.001;女:r=0.05, P<0.001,但孕次≥4次以上出生体重呈下降趋势。男性出生体重与产次呈负相关(控制胎数和孕周后的偏相关系数r=-0.03, P<0.01),女性活产儿第2产以上各组间出生体重的差异无显著性,但比第1产组下降近100 g。产次与出生体重的关系与孕次相反,随产次增加,出生体重呈下降趋势,这种趋势仅表现为男婴。男婴第1产与第4产的体重相差365g,女婴为104g。
3.胎数别出生体重:本次调查双胎儿388人,三胎儿12人,多胎儿率为1.8%。双胎儿、三胎儿平均出生体重(2505 g、2133 g)显著低于单胎儿(3242 g)。
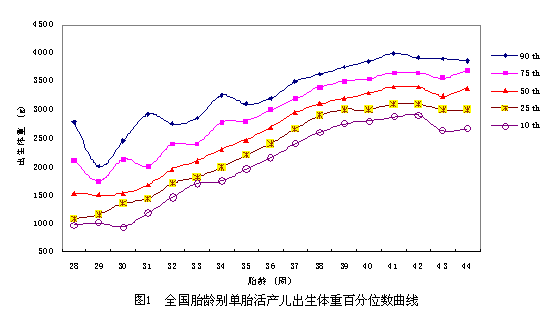
4.孕周别出生体重:出生体重与孕周呈显著正相关(Pearson r=0.4,P<0.001),这一趋势在男、女间和城、乡间表现一致。不同胎龄儿出生体重百分位曲线:不同胎龄活产儿出生体重百分位曲线 见 图1。
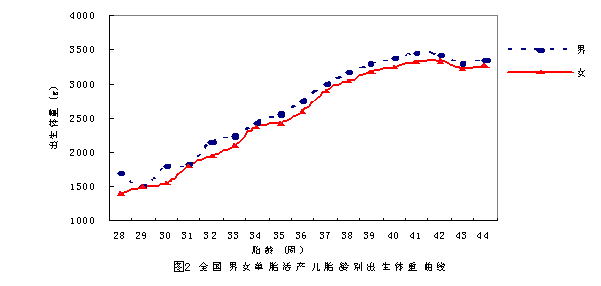
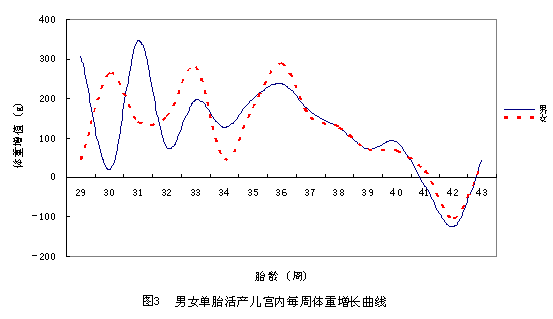
总体上,男性各孕周出生体重高于女性,男女出生体重在29周和31周时最接近(图2)。活产儿出生体重增长速率:从32周以后男女活产儿出生体重的增长趋势一致,出生体分别在33~34周和36~37周增长最快,37周后增长趋势减缓,42周后出生体重出现负增长。
5.海拔:随海拔高度升高,出生体重呈显著下降趋势。海拔高度每升高100 m,出生体重平均下降6.1g。
6. 民族:以母亲的民族特征划分活产儿为汉族或其他民族,汉族和其他民族活产儿的出生体重分别是3236g和3087g,两组相差149g(P<0.01)
(四)低出生体重与早期新生儿死亡率
大部分市县进行了7天内早期新生儿死亡调查。结果表明不论城乡,不论男女婴儿均随出生体重增加,而早期新生儿死亡率明显降低。<2500克活产儿早期新生儿死亡率城市50.0‰,农村179.4‰,全国加权151.5‰;≥2500克出生体重儿早期新生儿死亡率城市0.3‰,农村4.2‰,全国加权3.4‰。低出生体重活产儿早期新生儿死亡率是≥2500克的43.5-166.6倍,差距甚远。
(五)低出生体重儿病例对照研究
1.一般情况:本次调查低出生体重儿1 096例,配对999例,其中男性463例,女性536例。病例与999名对照之间的性别、民族、出生日期等均衡分布。
2.危险因素的分析:单因素logistic分析:家庭经济水平高、婴儿低出生体重危险性则低,为保护因素;父母的文化程度低、孕母年龄大于35岁、母亲身高低于150 ㎝、母亲怀孕前3次以上产史、计划外分娩、母亲孕前患有疾病、孕期患病及食欲营养较孕前差、产前检查少(城市≤3次,农村≤1次)等因素与我国低出生体重儿之间的关系存在显著关联;孕周<37周、多胎(≥2)、胎盘异常及脐带异常等因素OR值5.5~42.3尤为显著。多因素logistic 分析(表1~3):以全国低体重儿和不同特征的低体重儿作为因变量,据相应的单因素分析结果,将筛选出的变量以前进法引入logistic多元回归方程(以P=0.05水平对变量引进与剔除),可以看出不同群体低出生体重儿发生的危险因素之间存在差异:①孕周不足、孕期异常为沿海、内地和边远地区共同的危险因素,家庭经济情况良好是共同的保护因素。但沿海地区母亲年龄大是重要的危险因素,而内地、边远地区孕期食少、脐带及胎盘异常、产前检查少是重要的危险因素。②城乡危险因素大多相同,但农村母亲疾病史、孕期营养和产前检查少是危险因素,而多胎在城市低出生体重儿中更为重要。③母亲疾病、孕期营养差为宫内发育迟缓低出生体重儿独立的危险因素,多胎和孕期精神创伤为早产低出生体重儿独立的危险因素。
|